認知症と介護 その②
前回の記事
今回の記事では、『私たちにも出来ること』を三つ書いていきます。
- 新オレンジプラン
- 認知症カフェ
- 離れて暮らす親の介護をサポートする団体
①新オレンジプランとは
超高齢化に向けて厚生労働省が打ち出した認知症施策です
厚生労働省が「認知症の人の意思が尊重され、できる限り住み慣れた地域のよい環境で自分らしく暮らし続けることができる社会を実現する」ために施策されたのが「新オレンジプラン(認知症施策推進総合戦略)」です。
施策は以下の7つに沿って進め、対象期間は団塊の世代が75歳以上となる2025年です。
(1)認知症への理解を深めるための普及・啓発の推進
(2)認知症の容態に応じた適時・適切な医療・介護などの提供
(3)若年性認知症施策の強化
(4)認知症の人の介護者への支援
(5)認知症の人を含む高齢者にやさしい地域づくりの推進
(6)認知症の予防法、診断法、治療法、リハビリテーションモデル、介護モデルなどの研究開発およびその成果の普及の推進
(7)認知症の人やその家族の視点の重視
具体的な支援策などは、厚生労働省のホームページに記載されていますので、ここでは概要だけを書いてます。興味のある方はぜひ一度ご覧になってください。
〜私たちにも出来ること〜
《 認知症サポーター※1 》の養成し、地域や職域など様々な場面で活躍できるような取組を推進していきます。
【新オレンジプランにおける目標】
★認知症サポーターの人数 2017年
旧プラン 600 万人 → 新オレンジプラン 800 万人
※1 認知症サポーターとは?
認知症について正しく理解し、認知症の人や家族を温かく見守り、支援する応援者です。 市町村や職場などで実施されている「認知症サポーター養成講座」を受講した人が「認知症サポーター」となります。受講したい人は、お住まいの市区町村へお問い合わせ下さい。
受講は無料ですし、時間も1時間半程度なので特に負担などなく受けれます。
基本的に平日に行うので、会社員のは少し行きづらいですね汗
今年中に受けに行きますが、いつ行けるかは未定です、、、
■認知症サポーターが実践している活動(平成30年度・地域ケア政策ネットワーク調べ)

※自治体内のサポーターの活動を把握している自治体(市町村・都道府県)のうち各活動を実施している割合。カッコ内は実施している自治体数。
私は土日休みなので、なかなか予定を合わせられず『認知症サポーター』の受講はまだ出来たいませんが、今年中には行きたいものです。
続きを読む
認知症と介護 その①
こんにちは!終活ガイドのたけもとです
今回は、家族が認知症とわかったら?というテーマです。

認知症は本人にも家族にも切実な問題であり、認知症という病気を正しく理解し、誤解や偏見なく対応することが非常に大事です。
症状や原因を知ることで、予防や初期段階の対応に生かすことができます。
認知症の高齢者を家族介護することは本当に容易なことではありません。
では、どうすればいいのか?今回はアルツハイマー型認知症についての対応方法を書いていきます。
※レビー小体型認知症と脳血管性認知症について今回は書いていません
認知症による物忘れと、加齢による物忘れは別物
認知症=物事を記憶すること自体出来ない状態
物忘れ=加齢による脳の自然な老化現象であり、記憶を思い出せいだけの状態
記憶を思いだすか思い出せないではなく、記憶するこたが出来るか出来ないか
なので認知症はヒントがあっても思い出すことができません。
例を挙げると、アルツハイマー型認知症では直近の記憶を覚えていられないため、同じことを何度も尋ねたり、食事を摂ったことを忘れて食事を催促したりします。
本人にとっては記憶もなく経験していないことなので「繰り返している」自覚はありません。
※認知症は今まで出来たことが急に出来なくなる訳ではなく、徐々に出来なくなっていきます。そして新しいことを覚えれなくなりますが、古い昔の記憶は覚えています。
老化現象の物忘れと認知症による物忘れチェックをしてみましょう
老化現象と認知症、それぞれの物忘れについて以下に特徴をまとめました。
「最近物忘れが多くなったな」と心配になったときに、ぜひ参考にしてみてください。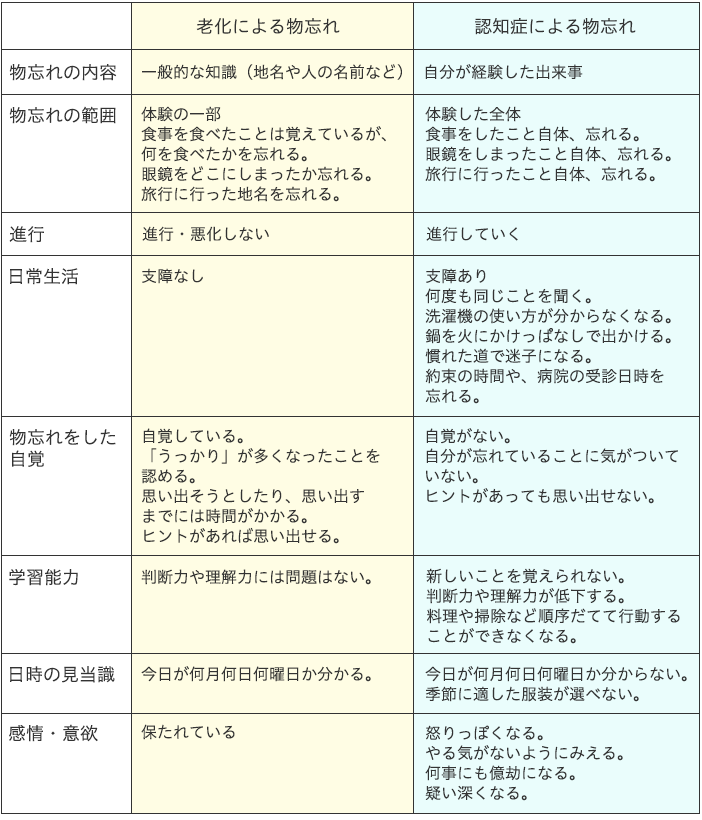
(出典:認知症診療ガイドライン)
症状の進行具合、認知症の主な症状を挙げますので、チェックしてください。
●認知症の初期症状
「同じことを繰り返し言う」「以前はできていたことができなくなる」「同じ服ばかり着る」「物忘れや探し物の回数が増えるなどが挙げられます。
自分の年齢や「今日は何年何月何日の何曜日か」「今の季節は何か」「今どこにいるか」などがわからなくなっている様子が見られたら、認知症の初期症状といえます。できるだけ早めに専門医の診察を受け、症状を悪化させないようしましょう。
↓
●中核症状
認知症の症状は大きく、中核症状と周辺症状(BPSD)に分けられます。
中核症状には、「記憶障害」「見当識障害」「失認・失行・失語」「実行機能障害・判断力障害」があります。認知症の原因となる疾患によって脳細胞が委縮したり変性するために起こると見られています。
・記憶障害
食事の内容はもちろん、食事したこと自体を忘れてしまいます。薬を飲んだかどうかも忘れてしまうため、服薬治療を受けている場合は注意が必要です。
・見当識障害
日付や曜日、季節、さらには今いる場所がわからないという障害です。そのため外出したら戻れなくなる症状が現れます。
・失認、失行、失語
失認は五感の感覚が働かない状態です。
失行は、手足はマヒしていないのに、「歯みがき」や「ネクタイを締める」といった当たり前に出来ていた行動ができない状態のことを指します。
失語は言葉を聞く・話す・読む・書くという言語情報に関する機能が働かない状態です。
・実行機能障害、判断力障害
以前は難なくできていた行動や善悪などの判断ができなくなる状態です。例えば、料理ができなくなったり、リモコンを使ってテレビのスイッチを入れられなくなる例がよく知られています。
これらの障害のために、認知症の人は過去・現在・未来という連続性の中で自分や物事をとらえることができなくなり、過去の記憶をたどることも未来を予測することもできず、不安な感覚に陥ってしまいます。
その結果、落ち着かない言動を取ったり、繰り返し同じ質問をしたりする行動が見られるようになります。
●周辺症状
脳の器質性の病変によって認知機能に障害を持つ人が現実生活に適応しようとしたときに生じます。具体的には「徘徊」「抑うつ」「失禁・弄便」「幻覚」「妄想」「睡眠障害」「暴言・暴力」などです。
・徘徊
従来は目的もなくさまようと考えられていましたが、最近では認知症の人は何か目的があってどこかを目指しているという見方もあります。
・抑うつ
気分が落ち込んで活動することを嫌がる状態です。思考や感情が閉鎖的になる中で頑張り続けると、うつ病へと進展することがあります。
・失禁
意思に沿わず便をもらしてしまうことです。弄便は、排泄した便をいじり壁や床などにこすりつけたりする行為です。
・幻覚
実際には外部からの感覚的刺激が与えられていないにもかかわらず、刺激を受けたと感じたり、幻視や幻聴が起こります。
・妄想
例えば、誰も何もしていないのに、「財布を盗まれた」と思い込む状態が妄想です。いくら「誰も盗んでいない」と説明しても、認知症の本人は容易に理解できません。
・睡眠障害
眠れなくなる状態のことです。体内時計を司る神経が異常をきたすことにより起こります。昼夜逆転が当たり前になると、介護者の負担も大きくなります。
・暴言、暴力
いろいろなことが理解できなくなっている認知症患者の焦燥や怒りが、本人または他者に向けた攻撃的行為となって現れることがあります。普通の人なら我慢できることでも、認知症によって感情を抑えられなくなっていると考えられています。
認知症の物忘れに対する対応は?
もし家族が認知症だった場合、その物忘れは認知症の「症状」です。対応する側は、責めたりイライラしたりせず、理解することが重要です。
同じことを何度も尋ねることも、本人にとっては経験していないことなので記憶にもありません。否定せず「お茶でも飲んで待っててね」など、気をそらす返答をしてみるのが効果的です。
日常生活に支障が出ている場合、認知症の本人も強い不安や戸惑いを感じています。
物忘れを起こしている側と、対応する側では感じている世界観が違うということを念頭に置き、否定したり叱るような言動は抑えたほうがいいです。
物忘れを補い工夫など取り入れお互いの負担や不安を少なくしていく。
薬の飲み忘れがないようカレンダーに印をつける、食事を摂ったら朝昼晩それぞれカードを作って裏返しておくなど、目に見える形でルールを作っておくと、本人にも説明しやすくなります。
その他、キッチンで火をつけたまま忘れる、タバコに火をつけたまま忘れるなど、火に関する物忘れは命に関わる危険がありますので、周囲の方の十分な注意が必要です。
※心に余裕が持てなくなる前に、誰かに頼り福祉サービスを受けましょう。
異変に気づいたら早めの受診を
認知症は早期発見が重要であり早めに診断して治療を始めれば、進行を遅らせたり、日常生活の工夫で改善できることもあります。
物忘れだけが認知症の兆候ではありませんが、少しでも疑われるときは、早めにかかりつけの医師や専門の医療機関を受診して正しい治療を受けましょう。
物忘れ以外で見られる特徴
・財布の中に小銭ばかり増えている ・冷蔵庫の中に同じものがいくつかある
・歩くスピードが遅くなる ・だんだん痩せていく
・身なりを気にしなくなる ・部屋の中が散らかっていく
・テレビの内容が理解出来なくなる
などの症状も前兆なので、気をつけて見てください。
認知症の方を支える3つの馴染み
・人間関係 ・物(愛用品など) ・行動
なるべく環境を変えないようにして、人間関係、生活環境、生活習慣を認知症の人のリズムやペースに合わせてあげることも大切です。
孤独にさせないで人と関わる時間を定期的に作る!在宅であれば時々話しかけたり、施設であれば他の入所者と顔を合わせ、交流する機会を設けると良いでしょう。孤独は不安感を募らせ、不安感は認知症を悪化させます。
認知症を正しく理解して、患者と良い関係を
家族が認知症になると寂しさや、時には腹立たしい気持ちが湧いてくる人もいるでしょう。しかし、認知症の人は何もかもできなくなるわけではなく、できることもあります。認知症の人への愛情と病気に対する正しい知識を持って対応し、良い関係をつくっていくことが大切です。
ただし、家族介護は長期化すればするほど家族への負担が大きくなります。専門家の相談窓口や介護サービスなどを上手に利用して、無理のない介護を心掛けましょう。
ではまた!
介護で起きている問題 その3
介護難民とは
介護が必要なのに、施設でも在宅でも適切な介護サービスが受けられない人達のこと
要介護もしくは要支援認定者数は全国でおよそ622万人。この数字は年々増え続けています。
特別養護老人ホームへの入居待機者数は特に多く、36万人を突破しています。
年々増加する介護難民の現状
特別養護老人ホームへの待機者数の増加がその一端を示す通り、介護難民は増加の一途。介護難民にならないようにすることが、シニアライフを安心して送るための必須要件とも言えます。
介護難民が発生してしまう原因
介護が必要な高齢者の増加
団塊の世代と言われる約800万人の人々が、徐々に介護サービスを必要としてきています。
現に、要介護・要支援認定者数は2000年には218万人だったのが2017年には622万人と、ここ十数年で約3倍になり、団塊の世代の高齢化によって、介護を必要とする高齢者が、今後さらに増加することは必至。
人材と介護施設が同時に不足
介護を必要とする高齢者が増えれば、当然、介護サービスのニーズが高まります。しかし、サービスを提供する事業所や、そこで働く人員不足が深刻な問題になっています。
2025年には介護職員が国内で240~250万人は必要になると推計されていますが、介護職員の数は約190万人と、約50~60万人の差があります。
今でさえ、介護施設では従業員が不足していると感じている施設が、全体の56.5%と過半数超えています。少子化により、これからの日本国内に働き手となる世代が減少していくことで需要と供給のアンバランスな状況が、介護難民を生み出す最大の原因となっているのかもしれません。
その原因のひとつに、収入の低さが挙げられます。
介護従事者の平均的な給料は月収平均が21万円強。手取りが15万円前後という介護職員も少なくありません。
介護難民の問題は特に首都圏で深刻
「日本創生会議」が2015年に公表した試算では、2025年には東京圏だけで介護難民が約13万人発生するとされています。東京周辺では、高度成長期に職を求めて移住してきた人が高齢世代となり、高齢者人口が急増しつつあるのが現状です。
東京周辺に高齢者世代が一極集中しているため、介護の担い手となる若い世代が不足し、大量の介護難民の発生が危惧されています。
特養の入居待ちを回避する方法とは
現在、特養は全国に9,500カ所ほどあり、約57万人の方が生活しています。
特養の特徴は費用が安いことで、入居後に毎月必要となる費用は生活費と介護サービス費を含めて約10万円ほど。入居一時金など、入居時にかかる費用はありません。
一方、有料老人ホームだと月額20万円以上かかることも多く、数百万円以上の入居一時金を要求されることも多いのが現状です。
費用面で条件が良いこともあり、特養には入居希望者が殺到しています。厚生労働省によれば、2016年4月時における待機者数は全国で約36万6,000人。また福祉医療機構の調査では、2017年10~11月時点での特養1施設あたりの平均待機者数は117.3人です。
系列の病院やサービスを利用する
特養の多くは、系列の病院や社会福祉法人によって運営されています。
そのため、特養と系列が同じ病院を利用すると、在宅介護の状況について施設側と共有しやすくなるのです。
そのことが影響して、特養の入居者を決める審査において酌量される、ということも期待できます。できるだけ早く特養に入りたいときは、そのようなつながりをうまく活用して、現在置かれている状況を伝えるというのもひとつの方法です。
新設の施設に申し込む
待機期間なく特養に入居したいなら、今後開設が予定されている新設の施設への入居を狙うというのもおすすめの方法です。
新規に開設された施設では、当然ですが既存の入居者はおらず、オープンに合わせて入居者を一挙に募ります。そのため、待機者数が多い施設に比べると、入居申請時の審査に通りやすい状況であると言えるのです。
新規に開設される特養の情報は、各市区町村のホームページで閲覧できるほか、役所の福祉関連の担当窓口で尋ねることができます。
介護難民の対策・解決策
充分な介護サービスを受けるには資金が必要
デイサービスやデイケア、介護付老人ホームなど、いろいろな介護サービスがあるなかで、当然それぞれのサービスを受けるにあたっての、「費用」は異なります。資金に限りがあると、やはり選べる介護サービスは限られます。
例えば老人ホームであれば、特別養護老人ホームや介護老人保健施設、介護医療院などの介護保険施設が、一番安価に入居できる施設です。
介護老人保健施設は、在宅復帰が目的の施設になるので、長期でサービスを受けることは不適切です。
介護サービスを受けられる施設と考えると特別養護老人ホームが、長期的に入居できて安価という結論になりますが、安いだけに入居希望者が殺到し、なかなか入居できない高齢者が多いです。
加えて、2014年に成立した改正介護保険法では、特別養護老人ホームへの入居要件を「要介護3以上」に限定することが決定されました。数字の上では要介護1~2の入居申込者約18万人が待機待ちの人数から減ることになります。しかし、介護を必要とする高齢者の数が減っていることにはなりません。
要支援1~2の特別養護老人ホーム入居希望者のうち、一人暮らしをしている、高齢者夫婦である、虐待の問題があるなど、さまざまな理由で在宅での介護生活が難しい高齢者がいます。その場合、有料老人ホームなど別のサービス施設を利用するという選択肢しかなくなってしまいます。
いざ在宅生活が難しくなっても、介護費用の備えがあれば介護付き有料老人ホームや住宅型有料老人ホームなども検討できるので、選択の幅が広がり、介護難民になるリスクを回避できます。
つまり、若い頃から、老後を見据えた貯蓄や資産運用をしていくことがこれからますます大切になってくると言えるのです。
家族のサポート
また、資金面ももちろん重要ですが、介護が必要となっても在宅で暮らすことができるよう、家族内で介護ができる環境を整えておくこともひとつの解決策です。
訪問介護やデイサービスなど、在宅で利用できる介護サービスはきちんと利用しつつ、上手に家族でサポートしていける環境を整えられれば、入居施設がなくても安心です。
ただし、在宅介護を行う場合は、誰か1人に介護負担がのしかかってしまうという状況には、注意が必要です。介護うつや高齢者虐待の問題からもわかる通り、介護は休みなしであると同時に非常にストレスの多いもの。
家族だからこそかかるストレスも実際にあるなかで、どうしても家族内での介護が難しければ老人ホームなどの入居施設を利用するようにしましょう。
自身の生活機能向上
デイサービスやデイケアをうまく活用したり、毎日運動したり、できる家事は率先して行ったりすることで、日常の生活機能の低下防止が可能です。すでに多くの方が、このような方法で身体機能の向上に取り組まれています。
介護難民にならないためには、「自分の生活はできるだけ自分で行う」を目標に、介護予防に取り組んでいく姿勢が大切です。
こうした場合において、女性は仕事をリタイアした後も、家事という日常的な仕事を自然に行う状況がある場合、意識せずとも体を鍛えられる傾向があります。これまで仕事一筋の男性の場合、家の中にいてもボーッとしてしまうという方も多いかもしれません。
男性であっても家事を積極的に行うなどして自分1人でできることを少しずつ増やしておくといいでしょう。
もちろん、大きな病気などをしてしまって、生活機能の向上が簡単ではないケースも考えられます。このような場合も諦めずに、リハビリなどを率先して行い、「寝たきり」にならないようする前向きな行動が重要になってきます。
介護が必要となっても、一つでも良いから自分自身で出来ることを増やしてみましょう!!
地方に移住する
東京圏などの大都市部では、高齢者人口が多いうえに土地の確保が難しい状況。こういった理由により、介護施設を充足させることは難易度が高いのが現状です。
そのため施設に早く入居したい場合、施設と職員数に余裕があって、介護サービス費用も安い地方に移住をするというのも有効な方法と言えるでしょう。介護に備えて元気なうちからすでに移住を行っている人も多いようです。
そこで、2015年6月に日本創生会議は、老人ホームや介護人材の面で受け入れ体制を整えられている地域として、北海道函館市や福岡県北九州市など、26都道府県41地域を発表しました。
老人ホーム・介護施設の入居期間
5年以内に40%が退去
永く住まえる家として入居先を検討していたとしても、持病の悪化による入院や、老人ホームの受け入れ体制により転居や退去が必要となることも多い老人ホーム。
実際に入居している方の平均的な入居期間はどのくらいなのか?
全国有料老人ホーム協会が実施している調査によれば、介護付き有料老人ホームの入居期間で最も多いのが3年〜5年で全体の35.3%。続いて1〜3年未満の方が29.2パーセント、5〜10年未満の方は全体の18.3%となっています。
年齢と状態を考えて施設選びを
高齢化に伴い、介護を必要とする高齢者が増え続けている今、政府では「地域包括」ケアシステムの構築を通じて「在宅介護」や「介護予防」を重視する政策を示しています。
地域包括ケアシステムとは、住まいや医療、介護、その予防、生活支援などを、
地域が一括して提供する体制のこと。これによって、要介護状態となった高齢者が、
住み慣れた場所で暮らし続けられることをを目指しています。
入居時の要介護度やそれぞれのご家庭の状況により入居期間はさまざまなので、
一概には言えませんが、入居してからどのくらいの期間入居者の方が過ごすかは、
年齢や介護度によるところが大きいのは事実です。
介護生活を送る場所が見つからない!という事態にならないためにも、入居前後のことも、介護が必要となる前からしっかりと考えておきましょう。
まとめ
※入居待ちにならないように事前に自分に必要な施設を調べておく。
※若い時から老後の為の資産運用をしっかりと行う
※予防介護に努める=たとえ介護が必要になっても1人で出来ることは1人で行う
介護で起きている問題について その2
前回の記事はこちら
では続きを書いていきます。
老老介護・認認介護
65歳以上の要介護高齢者がいる世帯の54.7%が主介護者も65歳以上であり、いわゆる老老介護であることを示しています。

認知症は身近な問題!? 増加するMCI(軽度認知障害)
認知症と健常者の境界線にいるMCI(軽度認知障害)である人は65歳以上の高齢者(3079万人)の13%(約400万人)というデータがあり、認知症と診断された15%(約462万人)と合わせると3.6人に1人の割合で何かしらの認知障害があります。
この数字を多いと見るか少ないと見るか、、、
老老介護のリスク
共倒れ
- 介護する側が高齢のため、体力的かつ精神的な負担によって倒れやすい
- 介護する人がいなくなる
介護にかかる時間の増加
- 介護する側の体力消耗や動作そのものが遅いために介護に時間がかかる
- 介護される側の負担も大きくなる
- 介護度が重くなるほど、お互いの負担が加重される
介護者の社会的接点の減少、閉じこもり
- 外出ができなくなり、社会とのつながりが希薄になる
- 運動量が少なくなり、筋力が低下し、身体能力が衰える
- 体力的にも時間的にも趣味などをする余裕がなくなる
- 体力的精神的負担と外部からの刺激がないことなどから、鬱状態や認知症になる
認認介護のリスク

服薬管理ができない
- 「薬を飲んだ」という行為を忘れてしまい、飲み忘れや飲みすぎになり体調を崩す
- 場合によっては命に関わる事態に陥ることもある
食事管理、栄養管理ができない
- 好きなものばかりを用意するなどで栄養に偏りが出る
- 満腹感が鈍くなることで食べたことを忘れて過食になる
- 空腹感が鈍くなることで食べることを忘れて低栄養になる
体調管理ができない
- 寒暖の感覚が鈍くなり、温度調節ができず熱中症になる
- のどの渇きがわからず、適切な水分摂取ができず脱水症状を起こす
- 身体の不調を説明できない
- 身体の不調に対して適切な処置ができない
お金の管理ができない
- お金をおろしすぎて引き落としができなくなった
- キャッシュカードの暗証番号がわからず生活費をおろせない
- 銀行に入金できない
- お金がないにもかかわらず高額のものを購入してしまう
緊急事態の対応ができない
- 緊急事態が起こった時の連絡先がわからなくなる
- 緊急事態が起こっていることに気づかない
火の不始末
- 火をつけっぱなしにして鍋を焦がす
- 最悪の場合、火事を起こしてしまう
※チェックリスト
- 心身共に疲れている様子が見受けられないか
- 自宅で引きこもりになっていないか
- 話に辻褄の合わないおかしい部分はないか(朝や昼は大丈夫ですが、夜になるにつれ話が噛み合わなくなってきます)
- 家事の状況に変化はあるか(きれい好きだったのに掃除が行き届いてない。料理が好きだったのに出来合いの総菜ばかりが並んでいる。など)
- 金銭管理はできているか
- 服薬管理はできているか
- 食品など同じものばかりが過剰にストックされていないか
※いまのところ老老介護、認認介護への行政サポートはありません。
ですので上記のチェックリストで少しでも不安がある方は、早急に地域包括支援センターや介護付き老人ホームまたは終活ガイドにご相談ください。
専門的なことを相談できる相手を探す
①プロの介護者や介護経験のある友人などのような相談相手を作る
ケアマネジャーには守秘義務がありますので、最も身近な相談相手になり得ます。また、同じ悩みを抱える「介護家族の会」などに参加するのもよい方法です。
②老人ホームなどの介護施設に入居して要介護者が落ち着くケースもある
負担の軽減をしても、介護者が疲れ切ってしまうようなら負担を抱え込まず、要介護者の介護施設入居を検討しましょう。
要介護者と介護者の双方が安心した暮らしができることが一番大切なことです、広い視点で考えるようにしましょう。
※在宅介護を問題なく行っている間に、介護サービスのひとつとして介護施設を調べておくようにするとよいと思います。
介護で起きている問題について その1
介護虐待
5つに分類することができます。
身体的 精神的 性的 経済的 放置的
※施設では『身体拘束』も虐待に当たるので禁止されています。
ただし緊急性がある場合、自傷などやむを得ない場合は除きます。
虐待に発展しやすい要因とは?
・家族の思いが落胆から苛立ちに変わった時
・被害妄想的な気持ちに陥った時
・家族が他人になってしまう感覚になった時
・知識・理解の不足などによるもの
虐待を防ぐためにできること
「怒らない」「否定しない」介護でやりやすい環境を
家族で協力する体制を作る
介護者の負担を減らす=制度を利用する
周囲が気づいた時には専門機関に相談する
介護鬱
見逃さないで!!介護鬱の初期症状
・ 食欲不振 ・睡眠障害 ・疲労感や倦怠感
・不安感や焦燥感 ・憂鬱感や思考障害
※一般的な見解ですが、上記の症状が1日中見られ、さらに連続して2週間以上続くと、うつ病の可能性が高いです。
症状が進行すると介護や日々の生活そのものに支障を来すため、「もしかしてこれって、、、、うつ病かな、、、?」と思ったら、早めに専門医のところへいきましょう。
●介護うつになりやすい人の特徴
・責任感が強い ・真面目で几帳面 ・完璧主義
●介護うつの原因
・精神的ストレス ・経済的負担
・肉体的負担 ・孤独 ・燃え尽き症候群
介護うつにならないための予防法を知っておきましょう。
原因となる精神的ストレスや身体的疲労を軽減することが重要です。
●「一人でやらなければ」という思い込みをなくす
●自分のストレスを自覚する
●誰かに相談する
=ケアマネは守秘義務があるので、介護自体の相談や、自身の心の相談もしてみましょう。
●介護に関する情報を集める
●介護サービスを利用する
介護離職
介護は突然始まるケースが多く、家族介護者は覚悟や準備もないままに、いきなりこれまでの生活からの変化を強いられます。
家族が要介護状態になったショック、何から手をつければよいのかわからないことからくるパニック、仕事に支障が起こるなど、介護には初めから大きな精神的負担がかかります。
中には勤めていた会社を辞める「介護離職」をする人も少なくありません。
介護が始まれば、身体的・精神的な負担が重なり、「介護疲れ」を感じていきます。近所や地域との交流が薄れ、親族との関係も疎遠になっている現代社会では、家族介護は周囲から孤立しやすくなります。
そして「介護うつ」や「介護放棄」といった危機を迎える可能性があり、介護家族の誰にでも起こり得る危険性があります。
介護離婚
- 1、介護離婚を考えてしまう理由
- 2、例から見る介護離婚にいたった人たちのきっかけ
- 3、親の介護に関する義務と責任
- ・義務
-
民法877条には、直系血族及び兄弟姉妹は、互いに扶養をする義務があると記されています。
つまりは、血縁ではない嫁は介護の義務は法律としては認めていないのです。また、家庭裁判所では、特別な事情がある場合には、三親等の親族間においても、扶養の義務を負わせることができるとなっています。
やはり、義理の両親を介護する義務は何一つありません。ただ、民法752条には、夫婦は同居し、互いに扶助しなければならないと記しています。
つまりは、夫が両親の介護ができない場合には、夫を助ける義務はあるというわけです。 -
もっとも、あくまでも両親の介護の主体は夫になります。
※しかし、義理の親と同居している場合は一定の義務を負います。
すなわち、民法730条は直系血族及び同居の親族は、互いに扶け合わなければならないと定められていることから、扶助の義務が生じます。 -
そうだとすれば、義理の親に介護の必要がある場合、介護の責任を負うべきであるといえるケースもあるでしょう。
- ・責任
上記の義務を負わなかった場合の責任はどうなるのでか?
刑法218条によると、
『老年者、幼年者、身体障害者または病者を保護する責任のある者がこれらの者を遺棄し、又は、その生存に必要な保護をしなかったときは、3ヶ月以上5年以下の懲役に処する』とあります。
もっとも、刑法218条が適用されるかは、加害者被害者双方の状況によって大きく異なり、ケースバイケースです。
実際に保護責任者遺棄致死といえるようなケースは少ないでしょう。
- 4、介護を理由に離婚できるケースとできないケース
- 配偶者に不貞な行為があったとき
- 配偶者から悪意の遺棄にあったとき
- 配偶者の生死が3年以上明らかではないとき
- 配偶者が強度の精神病にかかり、回復の見込みがないとき
- その他婚姻を継続し難い重大な事由があるとき
・離婚できないケース
一般的にも入れることですが、離婚は相当なことがない限りできません。
介護問題においても、離婚はスムーズにはいきません。
ダブルケア
内閣府の調査によると、ダブルケアをする人が全国で少なくとも25万3千人(女性16万8千人、男性8万5千人)の方がいます。
背景としては女性の社会進出などによる晩婚化と出産年齢の高齢化が挙げられます。その結果、同時期に介護と育児の両方に直面するという「ダブルケア」の問題が生じてきています。
また、少子化により兄弟姉妹も少なく、親戚との関係も薄れている状況から、介護の分担ができず1人で抱え込むケースも増えてきます。
団塊の世代全員が75歳以上になる2025年以降には、団塊ジュニアと呼ばれる世代にダブルケアが襲いかかり、ダブルケア経験者は大きなボリュームとなってくるでしょう。
もう1つ大切な事前準備は「家族や親戚との話し合い」です。話しづらいテーマですが、それぞれの家庭の状況も踏まえての話し合いが必要です。
全員が納得する方向性を見つけるには回数も時間も要しますので、早いうちから話し合いの場を設けておきましょう。
※地域によっては、行政のサポートなどを受けることが出来ますので早めに相談にいきましょう。
- 兄弟姉妹や親戚の家族状況の把握(誰がダブルケアとなるか)
- ダブルケアになった時の役割分担(主介護者は誰か)
- 介護の方向性(在宅か施設か)
- 介護にかかる費用について(親の資産をいくら使うか、経済援助の分担)
残りは後編の記事で書きます
親の介護が70歳で始まると考えると、子供は40〜50歳
介護にかかるお金と現実的問題
介護費用の総額は500万円!? ※あくまで平均的な金額です。
介護保険でカバーされている部分があると言っても、介護には様々なお金が掛かります。

老後に必要なお金は2000万とも3000万とも言われますが
その内訳に『介護費用』は含まれていないこともあり、その状態で介護が始まりサービスを受けていても、お金が足りなくなることも珍しくないんです。
そうなると親族間でお金のやり繰りが発生します。親の介護でお金を使うことは、決して悪いことではありませんがしっかりと計画的に使わないと、自分のことや配偶者、子供に何かあった時に何もできなくなってしまっては本末転倒です。
一度介護に必要なお金を見てみましょう。

この総額にさらに、一時的に使用したお金が掛かります。

一時的に掛かる部分は介護度などにより個人差があります。
それらを考慮しても、総額の平均は500万円ほどになります。
では自宅介護と施設介護のお話をしましょう。
在宅介護のメリット
自由度の高い介護
在宅介護であれば「自分が介護に割ける時間」や「どこまで介護負担を減らしたいのか」に応じて、在宅介護支援サービスを調整して利用することができます。 家族だけで介護を行う「自力介護」も含めた場合、介護負担が重い順に並べると以下のような順番になります。
自力介護
↓
訪問介護サービス(自宅訪問)
↓
通所介護サービス(デイサービス)
↓
小規模多機能型居宅介護(居宅サービス+施設サービス)
在宅介護支援サービスを調整して利用頻度を少なくすれば、介護にかかる費用も最小限に抑えることができます。
在宅介護のデメリット
夜間には介護が必要
夜間には必ず介護が必要になってしまいます。ショートステイは泊まることができますが、利用できる期間が決まっているためずっと利用することはできません。
介護者の心労被害
家族が介護をする場合、親(夫婦)への愛情や責任感からすべてを自分でやろうとして、うつ病になったり体調を壊してしまったりする可能性があります。また高齢化社会のため、介護者も高齢という老々介護の問題もあります。
周りに迷惑をかけるリスクがある
高齢者の男性が徘徊中に列車にはねられて死亡するという事故もあります。
もし自分の親が徘徊するほどの重度の認知症にかかっている場合は、本人が怪我や事故に遭ってしまうとともに、周りに大きな迷惑をかけてしまうリスクもあるのです。
施設介護のメリット
常に専門家が見守ってくれる
老人ホームなどの介護施設には介護士や看護師といった各専門家達がいるので、入居すれば適切な医療行為や介護対応を常に受けることができます。 老人ホームで生活をしていれば、急に様態が変化してしまった場合でも安心です。
本人の気持ちが楽になる
介護施設に入居をすると、それまで介護をしていた家族はもちろんのこと、入居した本人も「これで家族に負担をかけずに済む」と思って気持ちが楽になることがあります。
入居する介護施設を選ぶ際には、身体状況や病状だけでなく、生活スタイルや価値観にあった施設を選ぶことが重要になります。
施設介護のデメリット
費用が高い
老人ホームなどの介護施設では常に介護体制が整っていますが、その分どうしても費用が在宅介護や居宅サービスを利用した場合に比べて高くなってしまいます。
結局退去してしまうことも
せっかく入居したにも関わらず、本人が「やっぱり自分に合わないから」と退去をしてしまった場合、利用者もその家族も大変な労力を消費してしまうことになります。
そのような事態にならないように、老人ホームなどの介護施設を利用する場合は、
体験入居やショートステイなどの利用することをオススメします。
- どれが一番自分にとって、家族にとっていいのかをよく考え話し合い
みんなが納得いく介護ができればいいですね
そのお役に立てるのが、終活ガイドです。
総合的な相談窓口ですのでお気軽にご相談ください。
では次の記事では『介護で起きる問題について書いていきます。』
高齢者施設の種類と特徴 その2
前回の記事はこちら
www.taku18.com
主に自立状態の方を対象にした施設
民間施設
サービス付き高齢者住宅(サ高住)
サービス付き高齢者向け住宅は、60歳以上の方が入居でき、
有資格者の相談員が常駐し、安否確認と生活相談サービスが受けられる住まいです。
原則として部屋の広さは25㎡以上で、廊下幅などの規定があり、バリアフリー構造になっています。
賃貸借契約で、初期費用は比較的安価な数十万円で借りられるところが多いですが、中には数千万円のところもあり、月額費用も5~25万円と、立地条件や建物、提供サービスによって差があります。
独居や夫婦2人暮らしが不安な自立~軽介護度の方に適しており、介護が必要な場合は在宅サービスを利用します。
「特定施設入居者生活介護」の指定を受けているところは、介護が必要になったらそこのスタッフから介護サービスや生活支援サポートを受けることができ、介護付き有料老人ホームと同様のサービスが提供されていますので、重介護度の方の対応も相談可能です。
健康型有料老人ホーム
健康型有料老人ホームは、自立状態の高齢者を対象とした、食事サービスが付いた高齢者施設です。
温泉やスポーツジムなど、お元気な状態の維持を目的とした設備が充実しており、居室は1LDKや2DKなどの間取りで、バリアフリーでバス・キッチンがついています。
介護が必要になった場合は契約解除し退去しなければなりませんが、介護を受けられる施設が隣接しているところもあります。
初期費用は数千万円と高く、月額費用は15~50万円と差があります。
高齢者専用賃貸住宅(高専賃)
「介護型」は介護1以上の方が対象となり、その施設のスタッフから介護サービスを受けることができます。
認知症の方の受け入れが可能な施設
公的な施設である「特別養護老人ホーム」、「介護老人保健施設」、「介護療養型医療施設」の3つは認知症の方も施設入所が可能です。
また、民間で運営されているものでは「介護付き有料老人ホーム」、「グループホーム」が認知症を受け入れている施設ですが、軽度の認知症であれば「住宅型有料老人ホーム」や「サービス付き高齢者向け住宅」でも受け入れを行っている場合もありますので、検討している施設に相談してみてください。
認知症の方を受け入れている老人ホームでは、「認知症専門フロア」を設けているところもあり、そこでは認知症の方への対応に関して専門的な知識を持ったスタッフがケアにあたっています。
認知症の方のための介護施設として近年注目されているのはグループホームです。
ここでは、認知症について正しい知識を持ったスタッフのサポートを受けながら、認知症の高齢者が少人数で共同生活をします。
自身で家事を行ったり、ともに生活をする方とコミュニケーションをとることで認知症の進行をゆるやかにする目的があります。
介護施設の費用
介護施設を利用するには、入居時に必要な「入居一時金」と、毎月必要となる「月額費用」の2つを負担する必要があり、月額費用はさらに「介護サービス費」と「その他生活費」にわけられます。金額は施設の種類によってさまざまです。
ただし、公的施設である「特別養護老人ホーム」、「介護老人保健施設」、「介護療養型医療施設」には入居一時金がなく、月額費用のみで暮らすことができます。
介護保険が適用されるため、有料老人ホームより比較的安い料金で生活することが可能です。
紹介してきた介護施設の金額例は以下の通りです。
|
施設の種類 |
入居一時金 |
月額費用 |
|
介護付き有料老人ホーム |
0~数千万円 |
15~35万円 |
|
サービス付き高齢者向け住宅 |
0~数十万円 |
5~25万円 |
|
特別養護老人ホーム |
0 |
6~15万円 |
介護保険制度について
どの介護施設を利用する場合でも、介護サービスを受ける以上、介護保険制度について知っておくことは必須でしょう。
介護保険は、介護が必要な高齢者を社会全体で支える仕組みで、40歳になると国民の全員が加入します。
介護サービスが使えるようになるのは、原則的に介護や支援が必要と認定された65歳以上の方です。
介護保険が適用されると、サービスの自己負担額は全体の1割となります。ただし、ご自身の収入などにより2割~3割負担の場合もあります。
この介護保険法は3年ごとに改正されており、年々負担額も改正されているため最新の情報を知っておくことが必要です。
また、介護保険制度には自己負担額を軽減できる制度もあるため、介護が始まった場合にそちらも確認しておきましょう。
探すときのポイント・注意点
介護施設を探す時のポイント
「サービス」、「費用」、「周辺環境」、「特徴」という4つのポイントで “必須条件”と、 “希望条件”を書き出しましょう。
探す時に書き出した条件に合うか検討し、施設の範囲を絞り込むことができます。
サービス面であれば、どのような介護サービスが必要か、または医療的ケアが必要か、主治医やケアマネの意見を参考に洗い出してみましょう。
特徴面に関しては、食事の内容や、施設の運営方針、医療体制、さまざまな施設のパンフレット等を見ながら考えていくのもよいかもしれません。
また、特に注意した方がいいのが、入居して身体状態が変わっても長く住み続けれるか、介護度が重くなった場合に住み替えを考えるかによっても、資金計画や必要なサービスが変わってくるので、その点も考慮に入れて介護施設を選びましょう。
自分の生き方に合う施設選びをするためにも、1人で悩まず、家族と相談したり、終活ガイドを頼って下さい。
高齢者施設の種類と特徴 その1
老人ホーム・介護施設の種類
それぞれの特徴
老人ホームや介護施設は、運営主体、目的や入居条件によりさまざまな種類があります。
大きく分けると、「介護保険施設」と呼ばれ、社会福祉法人や自治体が運営する公的施設と、民間事業者が運営している民間施設とがあり、役割に応じて細かく種類が分かれています。
それぞれの違いについて解説します。
主に要介護状態の方を対象とした施設
民間施設
|
施設の種類 |
受け入れられる |
認知症の |
看取り※2 |
入居待ちの期間 |
|
介護付有料 |
自立~要介護5 |
○ |
△ |
短い |
|
住宅型有料 |
自立~要介護5 |
△ |
△ |
短い |
|
グループホーム |
要支援2~要介護5 |
○ |
× |
長い場合も |
公的施設
|
施設の種類 |
受け入れられる |
認知症の |
看取り※2 |
入居待ちの期間 |
|
特別養護 |
要介護3~要介護5 |
○ |
△ |
長い |
|
介護老人 |
要介護1~要介護5 |
○ |
△ |
長い場合も |
|
介護療養型 |
要介護1~要介護5 |
○ |
○ |
長い場合も |
主に自立状態の方を対象とした施設
民間施設
|
施設の種類 |
受け入れられる |
認知症の |
看取り※2 |
入居待ちの期間 |
|
サービス付き |
自立~要介護3程度 |
△ |
× |
短い |
|
健康型有料 |
自立のみ |
× |
× |
短い |
|
高齢者専用 |
自立~要介護3程度 |
△ |
× |
短い |
|
高齢者向け |
自立~要介護3程度 |
△ |
× |
長い場合も |
|
シニア向け |
自立~要介護5 |
△ |
△ |
短い |
公的施設
|
施設の種類 |
受け入れられる |
認知症の |
看取り※2 |
入居待ちの期間 |
|
軽費老人ホーム |
自立~要介護3程度 |
△ |
× |
長い |
|
ケアハウス |
自立~要介護3程度 |
△ |
× |
長い |
※1 [認知症の受け入れ]軽度までなら可能な場合を、△としています。
※2 [看取り]施設により可能な場合を、△としています。
以下より、それぞれの施設を、入居される方の状態別にご紹介します。
主に要介護状態の方を対象にした施設
民間施設
介護付き有料老人ホーム
定められた基準をクリアし、「特定施設入居者生活介護」と呼ばれるサービスを提供する認可を受けて初めて「介護付き有料老人ホーム」として運営することができます。
要介護1~5の認定を受けた
要介護者のみが入居できる「介護専用型」と自立・要支援と要介護の方を対象にした「混合型」があります。
「混合型」の中には、身の回りのことが自分でできる自立状態であることを入居条件とした「入居時自立」というホームもあります。
サービスは、食事サービス、清掃・洗濯などの生活支援サービス、入浴・排せつ介助などの介護サービス、リハビリ・機能訓練、レクリエーション・イベント等のアクティビティなどが入居者の状態に合わせて提供されます。
費用は、入居時に支払う入居金と、月額利用料がかかります。
入居金を払うことでその施設を利用できる権利が得られる「利用権方式」を採っているところが多いです。
介護サービス費は介護度による「定額制」で、収入によって1割~3割の自己負担額となります。
住宅型有料老人ホーム
住宅型有料老人ホームは、自立・要支援・要介護の方が入居でき、食事サービス、清掃・洗濯などの生活支援サービス、医療機関提携・緊急時対応などの健康管理サービス、レクリエーション・イベント等のアクティビティなどが受けられる施設です。
介護が必要になった場合は、訪問介護や通所介護などの在宅サービス事業所とサービスごとに入居者個人が契約をして介護サービスを受けます。
自立の方を対象にしたところが多い印象ですが、実際は要介護者を対象にしたところも多くあります。
介護付き有料老人ホームの基準を満たしているものの、「特定施設入居者生活介護」の認可数があらかじめ決められている(総量規制)自治体では認可がおりず、やむを得ず住宅型有料老人ホームとして運営しているところもあり、在宅サービス事業所が同じ建物にあるなど、介護付き有料老人ホームと一見何も変わらないところもあります。
費用は、入居時に支払う入居金と、月額利用料がかかります。
介護サービス費は、在宅でサービスを受ける場合と同様に、介護度による支給限度額までは1割~3割負担(収入による)、それを超えると10割負担となります。
グループホーム
要支援2以上で原則65歳以上の認知症高齢者で、施設がある自治体に住民票を持つ方が入居できる施設です。
5~9人を1ユニットとする少人数で、専門スタッフから介護サービス、機能訓練等を受けながら、料理や掃除などの家事を分担し共同生活を送ります。
家庭的な環境で自立支援と精神的安定を図り、症状の進行を遅らせることを目指しています。
ただし、重介護や医療ケアが必要になった場合は退去しなければならないケースがあります。
なお、認知症の方の受け入れは、有料老人ホームや公的な特別養護老人ホームでも行っています。
費用は月額料金に加え、初期費用として入居金や保証金が数十万円程度必要な場合があります。
公的施設
特別養護老人ホーム
食事・入浴・排せつ介助などの身体介護、清掃・洗濯など日常的な生活支援、リハビリ、レクリエーションなどの介護サービスを受けることができます。
重度の認知症の方の受け入れも行っています。
看護師は、日中はいますが夜間配置の義務はないため、医療ケアを常時(夜間も)必要とする方の対応は難しく、入居不可となるケースもあります。
部屋のタイプがユニット型個室となっている「新型」と従来型個室・多床室からなる「旧型」があり、現在新築で建てられているのは原則として「新型」です。
月額費用は「新型」で15万円前後、「旧型」は10万円前後で、初期費用はかかりません。
入居の順番は申し込み順ではなく、介護度以外に家族状況なども考慮して必要度が点数化され、緊急度の高い方が優先されます。
待機者は非常に多く、地域によっては入居まで数ヶ月~数年かかると言われています。
介護老人保健施設(老健)
介護老人保健施設(通称:老健)は病院と自宅の中間的な位置づけで、
退院後すぐの在宅生活が難しい要介護1以上の方を対象に、在宅復帰を目指す介護保険施設です。
入居期間は原則3~6ヶ月ですが例外もあります。
食事・入浴・排せつなどの身体介護、医師・看護師による医療的管理、理学療法士などによるリハビリテーションなどが提供されます。
費用は4人部屋で9~12万円前後、2人部屋・個室は特別室料が加算されます。初期費用はかかりません。
生漢煎 八味地黄丸 
介護療養型医療施設
介護療養型医療施設は、医学的管理が必要な要介護1以上の方を対象にした介護保険施設です。
食事・入浴・排せつなどの身体介護、医師・看護師による医療的管理、理学療法士などによるリハビリテーションなどが提供されます。
入居者100人に対し3人の医師が配置される医療機関で、たん吸引、カテーテル、経鼻経管栄養といった医療的ケアが充実しています。
費用は4人部屋で9~17万円前後、個室は特別室料が加算されます。初期費用はかかりません。
地域包括支援センター その2
地域の高齢者の総合的な相談窓口 地域包括支援センター
在宅介護の悩みに対しても、さまざまな視点から一緒に解決策を考えてくれます。
特に、初めて家族の介護に直面した人は、わからないことや悩み事が多く
支援センターを活用すれば、在宅介護生活をスムーズに進めることができます。

権利を守る
虐待防止に関しては、虐待を受けている本人や家族だけでなく、虐待に気づいた近所の人などからの情報も受け付けています。
また、成年後見制度の手続き支援も行っており、もし認知症を発症してしまった方や、特に一人暮らしをしている方は、金銭管理や法律上の手続き、介護保険サービスの契約などが難しくなってきます。
そういったときに周囲の人が後見人となって、高齢者の財産を不当な契約などから守るのが成年後見制度です。
これを含む各種支援制度の利用について、地域包括支援センターでは助言を受けることができます。
ケアマネジャーへの支援
また、ケアマネジャーは要介護認定を受けた人への「ケアマネジメント」を行っていますが、ケアマネジャーだけでは対応が困難になるケースも少なくありません。そんなとき、地域包括支援センターに常駐する経験豊富な専門家がアドバイスを行うなどして、その業務をサポートするのです。
介護予防マネジメント
介護予防につながる介護サービスの利用方法を、要支援認定者と話し合いながら決めていくわけです。また、介護認定で「非該当」の判定が出た人や、「要介護認定を申請していないけれど、介護予防に取り組みたい」という高齢者を対象に、介護予防教室などを行っています。
地域包括支援センターが抱える3種類の専門家
地域包括支援センターには社会福祉士、保健師、主任ケアマネジャーの3種類の専門家の専門家が配置されており、それぞれが専門性を発揮して役割を果たしています。
社会福祉士
対応する内容
・介護や生活支援 ・消費者被害・困難事例 ・多問題家族
・虐待問題 ・成年後見制度の利用援助
連絡先
・行政 ・専門機関
保健師
・健康 ・医療 ・介護予防 ・地域支援事業 ・虐待問題
連絡先
・保健所 ・病院 ・薬局
主任ケアマネージャー
・介護全般 ・ケアマネ支援 ・相談 ・困難事例
・多問題家族 ・虐待問題 ・サービス事業者連携 ・事業者の質の向上
連絡先
・介護サービス事業者
社会福祉士
地域包括支援センターにおける相談窓口として、「総合相談」「権利擁護」に関する対応を行っています。
相談は直接窓口で行うほか、電話でも可能です。
業務内容は、相談支援業務のほか、自宅や施設などへの利用者訪問、高齢者独居世帯や高齢者夫婦世帯の安否確認、成年後見制度の利用援助、消費者被害や虐待問題の解決など、さまざまな事案があります。
公的な制度だけではなく、地域にあるいろいろな団体やサービス、人を活用しながら高齢者を支えています。
保健師
病院や保健所と連携しながら、高齢者やそのご家族から受ける医療・介護の相談に対応する職種です。「介護予防マネジメント」として介護予防プランの作成にくわえて、身体機能の悪化や要介護状態になることへの予防対策などを行っています。
また、健康づくり教室や口腔ケアセミナーなどを開催したり、健康診断の受診を促したりするなど、地域住民に疾患予防の意識を根付かせる活動も業務のひとつ。ほかにも高齢者本人やご家族からの要望に応じて、主任ケアマネジャーなどと連携しつつ、その方に合ったケアプランの作成を行います。
主任ケアマネジャー
主任ケアマネジャーは、「包括的・継続的マネジメント」を担い、介護全般にかかわる相談に対応。介護サービス事業者と連携を図りながら地域で活躍するケアマネジャーへの支援などを行っています。
具体的な業務は、新人ケアマネジャーの指導や相談、育成、要介護者にケアプランを作成する際のケアマネジャーへの支援、相談など。さらに地域の介護問題や課題の発見・解決、地域の介護環境の発展などに取り組むことも期待されます。
また、地域ケア会議の開催や支援困難事例などへの指導、助言なども主任ケアマネジャーの役割です。
地域包括支援センターの利用方法
地域包括支援センターは、自治体によって呼び名が異なることもありますが、原則1つの市区町村に1つは設置されています。
まだ利用したことがない高齢者とその家族の方は、最寄りの地域包括支援センターがどこにあるのか調べると良いでしょう。
各センターのホームページを見ると、場所や連絡先を調べることができます。
全国どこのセンターも、利用はすべて無料です。
地域包括支援センターはどこにある?
地域包括支援センターが担当するのは「日常生活圏域」。具体的には、人口2~3万人ほどが住んでいるエリアになります。中学校の学区をイメージするとわかりやすいでしょう。
地域の介護に関する相談窓口と言っても、別居している親に関する相談であれば、親が住んでいるところの地域包括支援センターが担当になることに注意が必要です。
どこにあるのかは、介護保険担当窓口に問い合わせると良いでしょう。市区町村のWebサイトでも探すことができます。
地域包括支援センターを利用するメリットとは?
地域包括支援センターでは、主任ケアマネジャーが介護、保健師が医療、そして社会福祉士が高齢者の権利擁護の相談などに関してと、それぞれの専門性をもって「チームでの解決」を目指した体制づくりがなされています。
だからこそ、それぞれの専門分野を活かしたアドバイスや支援を受けることができるのです。
また、地域での高齢者虐待や権利擁護の相談、通報なども地域包括支援センターが受けることで家族や地域のとるべき対策が明確になります。弁護士や警察とも連携することによって、虐待防止や早期の対応もできるようになっています。
今後、在宅介護を受ける高齢者が増えるなかで、こうした相談しやすい機関が地域に増えることは、より良い在宅生活のために大切なこと。
介護サービスを利用する際には、まず最初に足を運ぶ場所になりますので、遠慮せずに相談してみてはいかがでしょうか。
要介護状態になった場合の、介護費用以外にかかる費用
主な介護用品やサービス利用の価格を挙げてみます。
住居や家族の状況などに応じて、必要と思われる項目や金額を考えてください。なお、車イス、特殊寝台などの福祉用具については、公的介護保険の貸与制度があります。また、住宅の改修については同じく公的介護保険の対象となる場合があります。
- ●車イス
- 自走用(介助式):40,000~150,000円
電動式:300,000~500,000円 - ●特殊寝台
- 150,000~500,000円
※モーターの数や機能(水洗トイレや浴槽付きなど)によって価格差があります。 - ●ポータプルトイレ
- 水洗式:10,000~30,000円
シャワー式:100,000~250,000円
木製家具調:30,000~60,000円
※機能によって価格差があります。 - ●ホームエレベーター
- 200万円~300万円
※2~3人用。電気・建物工事費は別。メンテナンス費用は、約4~6万円/年。 - ●階段昇降機
- イス式直線階段用:50万円~ ※工事費は別。
- ●リフト
- 据置式:20万~50万円
レール走行式:50万円~
※工事費は別。エレベーターよりも工事が簡単。 - ●紙おむつ
- 12,000円
※施設で1人/1ヶ月に使用する平均量。 - ●配色サービス
- 1食当り:600円程度
3食セット:2,000円程度
※自治体の補助がある場合があります。 - ●有料老人ホーム(「介護付き終身利用型」の場合)
- 入居金:0~4,000万円前後
1ヶ月利用料(1人):10~30万円
※上記価格はあくまでも目安です。
※公的介護保険制度の詳細は、市町村の公的介護保険制度の窓口までお問合せください。
介護費用が生じた場合などで、税制面での支援
介護保険で受けられる看護、リハビリなどの一定のサービスに対して支払った自己負担分か、医療費と合わせて年間10万円(所得金額が200万円以下の人は「所得金額×5%」の額)を超えた場合、その超えた金額を所得から差し引くことができます(医療費控除)。これにより、所得税・住民税の負担が軽減されます。医師発行の「おむつ使用証明書」などがあれば、おむつ代も対象になることがあります。
なお、医療費控除を受けるには、税務署への確定申告が必要ですので、サービス事業者や施設が発行する領収証を、忘れずに保管しておいてください。
※公的介護保険制度の詳細は、市町村の公的介護保険制度の窓口までお問合せください。
※本記載は、平成23年6月現在の税制に基づく一般的な取扱について記載しています。
税務上の取扱が税制改正などで変更となることがありますので、ご注意ください。
また、個別の取扱等につきましては、所轄の税務署等にご相談ください。
合わせて読みたい記事
終活と介護
まず初めに介護保険法とは、加齢に伴って生ずる心身の変化に起因することにより、入浴、排泄、食事などの介護、その有する能力に応じ自立した日常生活を営むことができるように福祉の増進を図ることを目的にしています。

公的介護保険制度
H12年4月から始まったこの制度。
市区町村が制度の運営を行い、原則40歳以上の方を被保険者とした『社会保険制度』です。
介護が必要だと認定された時、費用の一部を払ってサービスを利用することができます。
《介護保険の被保険者》
市町村が徴収→介護保険の運用
65歳以上ので、寝たきりや認知症などにより、介護を必要とする要介護状態になったり、家事や身支度などの日常生活に支援が必要な要支援状態になった場合。
健康保険組合が徴収→社会保険診療報酬支払基金→介護保険の運用
40〜64歳までの方で、介護が必要となった原因が加齢に伴う16種類の特定疾病により、介護や支援が必要だと認められた方。
※事故などの怪我によって介護が必要になっても給付を受け取れません。
この場合は障害年金の対象になる可能性が高いです。
まずは要介護認定の申請から
介護保険サービスを受けるには、まず住んでいる市区町村の窓口に要介護認定の申請を行います。
申請に必要なもの
- 申請書
- 介護保険の被保険者証
- 健康保険の保険証(第2号被保険者(65歳以下)の場合)
※2016年1月より、マイナンバーの個人番号も申請書に記入しますので、マイナンバー通知書も手元に用意して申請書の記入をしましょう。
本人が申請できないとき
入院している場合など、本人が申請できないときは、家族が代わりに申請できます。
ひとり暮らしや、家族や親族の支援が受けられない場合などは、次のところで申請を代行してもらうこともできます。
- 地域包括支援センター
- 居宅介護支援事業者
- 介護保険施設(入所中の方)
病院に入院している場合は、病院のソーシャルワーカーが、自治体の介護保険窓口や地域包括支援センターに連絡し手続きを進めることもできます。
要介護認定の認定調査
申請をすると認定調査が行われます。調査の方法は、本人への訪問調査と、かかりつけ医による意見書の作成をもとに公平に審査し判定が行われます。「要介護認定」は、どれくらいの介護サービスが必要か、その度合を判断したものです。
- 1. 訪問調査
- 市区町村の職員や、市区町村から委託されたケアマネジャーなどが自宅を訪問し、申請をした本人の心身の状態や、日常生活、家族や住まいの環境などについて聞き取りをします。
適切に認定してもらうためにも、本人の普段の様子はメモにとり、認定調査時は家族も同席して、認定調査員へ伝え漏れの無いように準備をしておきましょう。
調査内容は全国共通です。認定調査の主な項目は図表参照。
| 概況調査 | 現在受けているサービス(在宅・施設)の状況 おかれている環境(住まいの状況・家族の状況・傷病・既往症等) |
|---|---|
| 基本調査 |
|
| 特記事項 | 基本調査項目の中で具体的に内容が必要なものを選択し、介護の手間や頻度を明確にする |
| 主な基本調査項目 | 調査内容 |
|---|---|
| 身体機能・起居機能 |
|
| 生活機能 |
|
| 認知機能 |
|
| 精神・行動障害 |
|
| 社会性への機能 |
|
| 過去14日間で受けた特別な治療 |
|
- 2. 主治医の意見書
- 市区町村の依頼によりかかりつけ医が主治医意見書を作成します。かかりつけ医がいない場合は、市区町村が紹介する医師の診断を受けることになります。かかりつけ医による診断は、今後更新の際にも受けることになりますので、普段健康で医者にかかることがないような方でも年に1度は健康診断を受けるなど、心身の状態を確認してもらいましょう。
- 3. 一次判定(コンピュータ判定)
- 自宅や施設に訪問して、調査の結果とかかりつけ医の意見書の一部の項目をコンピュータ入力し、一次判定を行います。
- 4. 二次判定(介護認定審査会)
- 一次判定やかかりつけ医の意見書、認定調査における特記事項を基に、保健、医療、福祉の専門家が審査します。
要介護認定結果通知
介護認定審査会の審査結果に基づいて、要介護度が認定され通知されます。
通常、介護認定申請から結果通知まで30日程度要します。
※地域によっては、申請から判定まで1~2ヶ月かかる場合もあります。
認定
要介護1~5、要支援1・2、非該当(自立)のいずれかに認定されます。要介護認定1~5に認定されると、「介護保険サービス」が利用できるようになります。要支援1・2に認定されると、「介護予防サービス」が利用できます。非該当で自立と判断された場合は、地域支援事業が利用できます。
認定結果に納得できない
認定結果に納得できない場合は、まず、市役所に相談をしましょう。それでも納得がいかないときは、「介護保険審査会」に不服を申し立てることができます。介護保険審査会は都道府県に設置されています。
認定結果の有効期間と更新手続き
認定結果には有効期間があります。
新規の場合は6か月、更新認定の場合は12か月です。
介護認定の効力発生日は、原則認定申請日になります。
認定の有効期間は
状態が安定していれば、24か月に延長される場合があります。
ただし、介護認定は自動更新ではないため
有効期間が過ぎた場合は認定の効力がなくなり
介護サービスが受けられなくなるので注意が必要です。
有効期間以降も引き続き介護サービスを利用したい場合は、有効期間満了日の前日から数えて60日前から満了日までに更新の申請をしましょう。
介護の必要度にあまり変化がない場合でも更新手続きは必要です。また、更新の際にも、最初の要介護認定時と同様に、本人に訪問調査を行い介護度が判定されます。
また、著しく心身の状態の変化があった場合は、認定の変更を申請します。有効期間を待たずして状態の変化があった場合は、その都度介護認定変更の申請ができ、これを要介護認定の「区分変更申請」と言います。
※ 介護費用以外にかかる費用をまとめた記事です
介護保険サービス利用の手順(要介護1~5の場合)
自宅で介護サービスを受ける
- 1. 居宅介護支援事業者(ケアマネジャーを配置しているサービス事業者)を選ぶ
- 市区町村のホームページなどで地域の居宅介護支援業者を調べることができます。どこが良いかわからないときは、地域包括支援センターへ相談しましょう。
- 2. 担当のケアマネジャーが決まる
- 3. ケアプランを作成する
- どのようなサービスをどのくらい利用するのかを担当のケアマネジャーと相談しながら決めます。サービス内容など希望があれば、事前にケアマネジャーへ伝えておきましょう。このケアプランの作成は「無料」です。
- 4. サービスを利用する
- 訪問介護や、デイサービスなどの通所サービスの事業者と直接契約をします。サービスの内容や、かかる費用についてしっかりと説明を聞き、確認をしましょう。
なお、契約は本人が行う必要があり、家族であっても本人に無断で契約することはできません。本人が認知症などで判断能力がない場合には、代理人(任意後見人)を選任して代理人が契約をします。
介護施設で介護サービスを受ける
- 1. 介護施設を選び連絡をする
- 介護施設を選ぶ際は必ず見学をし、サービス内容やかかる費用について事前に確認をしましょう。入所したい施設が決まりましたら、施設に連絡をして申込みをします。
- 2. ケアプランを作成する
- 入所した施設のケアマネジャーとケアプランを作成します。
- 3. サービスを利用する
介護予防サービス利用の手順(要支援1・2の場合)
- 地域包括支援センターに連絡をする
- 地域包括支援センターの職員と介護予防ケアプランを作成する(これからどのような生活をしたいか要望を伝えましょう)
- 介護予防サービスを利用する
終わりに
家族の立場からは、介護認定を受け介護サービスを活用したいと思っていても、本人に抵抗感があるとなかなか前に進むことができません。
介護状態が重くなってきてからの介護認定は、本人や家族の介護への希望を叶えることができなくなる可能性もあります。申請から認定を受け介護サービスを受けるまでには、数ヶ月かかります。
より良い生活を持続するために、日常生活が困難になってきたら、どのように暮らしていくのかを元気なうちに家族で話し合っておきましょう。
終活における、医療編
どうも!!終活ガイドの竹元です!
今日は、終活の医療について書いていこうと思います。
現代社会は医療技術の進歩により、多くの命が救われるようになりました。
しかしまだまだ原因不明の病気や、進行しすぎて手の施しようのない状態にまで陥ってしますこともあります。
多くの人はその時になって、ようやく命と向き合います。
残された時間を誰と?どこで?どうやって過ごすか?考えることはたくさん出てきます。
最期の時をどのように過ごすのか、いざという時ではなく、今考えてみませんか?
状況によって考えるポイントは違ってきます。
終末期
死に至ることを回避できず、余命数ヶ月以内のこと。
緩和ケア
疼痛軽減など、対症療法を主とした医療行為
患者とその家族のQOLの維持、向上を目的とする。
ホスピス
死期の近い患者さんに安らぎを与え看護する施設。
在宅医療
定期的な在宅医療
往診とは、急変時やその他、患者さんや家族の要望に不定期に行う在宅医療のこと
リビングウィル
医療行為への同意は、あくまで本人にしかできません。
例外は、患者さんの容態が急変したり、意識がなくなった時などは、今後の治療方針を家族が決めなくては行けません。人の生死に関わる決断には責任が伴います。そのような苦渋の選択に悩ませないためにも、しっかりと意思をご家族に伝えておきましょう。
延命について
死が間近に迫り人工呼吸器や心肺蘇生装置などを装着して患者さんの死期を延ばす治療のこと
少数ではありますが、回復の見込みがほとんどない患者さんにでも、ただ死なせないためだけに行われる延命治療を行う病院は少なからずあるのが現状です。
延命治療の難しいところは、本当に患者さんの尊厳が守られ患者さんのためになっているのか?
一度初めてしまうと、簡単にはやめれません。
命を繋ぎ止める治療の最後を決めるのに、ためらい躊躇します。
家族は少しでも長く生きてほしい、少しでも良くなって欲しいと願い、延命治療をします。
本人の意思とは違ってもです、、、もしこれを読んでいるあなたが、延命治療を望まないのであれば
『尊厳死宣言書』を作っておきましょう。
作成することによって、家族は医師と相談して補液の中止を行っても倫理的に認められます。
こうすることで結果として、尊厳死になります。
《尊厳死》
人間としての尊厳を保って死に臨むことであり『インフォームド・コンセント』の一つとされる。
《安楽死》
助かる見込みのない病人、又は本人の意思により希望に沿って死に至らせること。
終活では、医療関係者との連携は多岐にわたります。
在宅医療連携拠点(市町村・医師会など)
在宅療養支援病院 在宅療養支援診察所
在宅療養後方支援病院 訪問看護
介護サービス事業所 地域包括支援センター
など一例を書くだけでもこれだけあります。
どこに行けばいいのか?誰に相談したらいいのか?
少しでも悩んだら終活ガイドにお聞きください。
次回は【介護】について書いていこうと思います。
では、また!!
終活を始めるに始めるにあたって
はじめに、『終活』という言葉が出てきたのが2009年。
それからもう10年以上経ち、多くの方が取り組むようになりました。

しかし一方では、終活と聞くと「まだ早い、、」「縁起でもない、、」と、まだ先の事として考えないようにすることであります。
ですが、人は必ず最期の時を迎えます。
終活とは最期の時を意識する事で、より良い人生を歩むことが出来ます。
終活の第一歩は『エンディングノート』を書くこと
一度に全てを書く必要はありません。
書けるところを少しづつでいいので書いていきましょう。
ここで大切なのは、自分の人生を見つめ直し、自分の想いを大切な人たちに伝えること、そして人との繋がりの大切さを再認識することです。
自分らしく、又は自分の思うように人生の最期を迎えれるように準備するのが、エンディングノートです。
〜1人暮らしの高齢者生活で起きる、心配や不安〜
終活が多くの人に浸透していったのは、一人暮らしの高齢者が増加している事と無関係ではありません。
高齢の単身世帯はこれからも年々増えていくと予想され、そこには多くの『不安』があります。
ー例ですが
・頼れる人が身近にいない
・病気など
・さらなる老化により身体的な不安
・老後の生活資金
など、他にもたくさんあります。

もし万が一、何も準備せずこのような状況で、死を迎えてしまったらどうなるでしょう?
死後数日から数週間が経ちようやく発見されますが、身寄りもないため直送で火葬になり、無縁墓地に行くでしょう。
※孤独死の年間死者数は約3万人、孤独死の平均年齢は61歳
〜終活の必要性〜
2010年をピークに人口は下がり続けていますが、高齢者(65歳以上)は増え続けています。
2060年に人口の約40%が高齢者になる。
終活をしっかりと行おうとすると、多くの専門家と関わることになります。
その理由は、相続、介護、施設、葬儀などなどやることが多岐にわたり
何を誰に頼めばいいのか?どこに何をやればいいのか?
わからなくなってしまったり、本当に合っているのか不安になってしまいます。
1人ではとても多くのことをするのは、体力的、時間的にもかなりしんどいです。
そこで終活セミナーなどで専門的に扱っている人に頼めばいいんです。
一周忌法要を終えて
2020年3月21日、亡き妻の一周忌法要が無事に終わりました。
本日22日は命日です。
あの子が亡くなって今日で1年になるのか、、、と今も不思議な気持ちになります
まだ信じられないんです。頭ではわかっていても、どうしても心では、、、って感じですね
この1年はとても長く感じました
何十年先だと思ってた事がまさか自分の身に起こるなんて、、、、

昨日の出来事
位牌と遺影を準備して、一年ぶりに着る礼服。。
こんな時しかスーツなんて着ないから全く似合わないんだな
あの子が 居たら似合わなさすぎて笑われるんだろうなって思う
夜の仕事をしてた時のスーツ姿とは違いすぎて自分でも笑っちゃう
こんな時でも笑えるんだって少しだけ悲しくなるけど、いつまでも悲しんでいれないからな
早く笑って過ごせるようにならないとな。
なんて事を朝からやって
お寺さんに着くと、既に親が法要の準備をしてました。
本当なら施主である私がしなきゃいけないんだろうけど、ちょっとね、しんどいんです。
四十九日も初盆も、あの子の事を思いながら何かをすると涙を流す以外何も出来ないんです
なので今回の法要も、準備やら何から何までやってもらいました。
うちの親でさえ喪主の経験なんてないですが、他の方の手伝いなどでやった事があるのでね
お任せ致しました。
まだあんまり考えたくないけど、いつかは親の葬儀だとか色々とやる事になるので
その時は、しっかりと働きます。
そんなこんなで、準備をしていると両家集合。
揃って五分前集合!!
着いたら挨拶も軽く交わした後、法要開始
う〜ん、、、、お経を聞くと実感させられる。
と言うか思い出すんです
通夜の時告別式に時四十九日法要の時ずっと頭の中で流れるんです
思い出って蘇ると、その時の感情まで一緒に蘇りますよね
辛い、痛い、悲しい、苦しい
一緒に思い出したくない感情もくるんです。
でも忘れたくない。どんな思い出も忘れたくないんです。
どんなに痛くても、どんなに苦しくても忘れていい思い出なんて一つもないんです。
そんな中、法要の最中で一番悲しくなる所は、焼香の時です。
それ以外は、本当にお経を聞いてるだけで良いんですけど
焼香って手を合わせて人それぞれ故人を偲ぶじゃないですか?
もうね、辛いの一言です
手を合わせながら涙出てきて悲しくて、少しの間その場から動けないんです。
まぁ施主なんでね、そんな状態の私でもみんな優しく見守ってくれたんです
約1時間の法要も終わり、両家で食事会。
他愛もない話から、あの子の昔話、親でさえ知らなかったあんな話まで
あっという間の2時間でした。
甥っ子たちは大人の話についていけず早々にリタイアしてYouTubeで遊んでました。
こうゆう時に時代を感じます。
法要の時に思う事の一つとして
妻の事や、私の事を思ってこうして集まってくれる人たちが何人でもいい。居てくれるなら、私が笑顔になって元気に過ごせるようになるのが、支えてくれる人に対しての恩返しなんじゃないかって。。
そんな姿を1日でも早く見せれるように、セカンドライフをあの子の分まで謳歌しましょう。
では皆さま、また一年後の三回忌。
こうやって全員集まれる事願っています。
本当にありがとうございました。私は五十回忌まで生きて法要を致します。
五十回忌の次は百回忌なので、それは無理です。134歳になっちゃいますからね。
いくら年月が経とうと、出来る事を全力でやるだけです。
ただそれは、未練でもなく思い出に生きる訳でもなく
感謝の気持ちです。ありがとう。
私のこれからは先に進む事が大事だと思います。
それに私には、支えてくれているとても大事な方もいます。
過去に生きる訳じゃなく、思い出の中に生きる訳でもありません。
今を、これからを生きていきゃないといけないんで。
Instagram post by 竹元拓也 • Nov 24, 2019 at 12:32am UTC
